Лазер при онихомикозе: кому подходит и чего ожидать
Лазерная терапия онихомикоза — метод физического воздействия на грибковую инфекцию ногтевой пластины, при котором сфокусированное световое излучение (чаще всего Nd:YAG 1064 нм) уничтожает дерматофиты за счёт избирательного нагрева тканей без системной токсичности антимикотиков. По данным мета-анализа 24 рандомизированных и нерандомизированных исследований (Yeung, 2019), клиническое улучшение достигается в 67,2% случаев, тогда как полное клиническое выздоровление — лишь в 7,2%, что принципиально разграничивает «видимый результат» и «микологическое излечение». Метод особенно востребован у пациентов, которым системные антимикотики противопоказаны — из-за гепатотоксичности тербинафина или лекарственных взаимодействий итраконазола. Именно поэтому корректный отбор пациентов, понимание ограничений и сравнение с альтернативами определяют, станет ли лазер рабочим инструментом или дорогостоящим разочарованием.
Почему онихомикоз так сложно вылечить обычными методами
Онихомикоз — грибковое поражение ногтевой пластины — плохо поддаётся лечению не из-за особой агрессивности возбудителей, а из-за анатомического барьера: кератиновая пластина толщиной 0,5–0,75 мм физически экранирует грибок от большинства местных препаратов.
Наиболее распространённые возбудители — дерматофиты рода Trichophyton rubrum (ответственны за 70–80% всех случаев по данным Российского общества дерматовенерологов, 2023) — колонизируют не только поверхность пластины, но и ногтевое ложе, матрикс и боковые валики. Именно глубина поражения объясняет, почему лаки и кремы с антимикотиками дают микологическое излечение лишь в 10–15% случаев тотального онихомикоза: действующее вещество попросту не достигает очага в нужной концентрации.
Системные антимикотики — тербинафин и итраконазол — проникают к матриксу через кровоток и показывают значительно более высокую эффективность: 76–82% микологического излечения для тербинафина при онихомикозе стоп (мета-анализ Crawford & Hollis, BMJ, 2007). Однако цена этого результата — курс от 12 до 16 недель, обязательный контроль печёночных ферментов (АЛТ, АСТ), а также многочисленные лекарственные взаимодействия, делающие системную терапию недоступной для пациентов с полипрагмазией или хроническими заболеваниями печени.
Ещё одна причина низкой эффективности — высокий риск рецидива: по данным European Journal of Dermatology (2014), в течение трёх лет после успешного курса антимикотиков грибок возвращается у 20–25% пациентов. Это происходит потому, что даже при достижении клинического выздоровления единичные жизнеспособные споры в ногтевом ложе или перионихиальных тканях способны дать новую волну инфекции. Таким образом, проблема онихомикоза — это не просто вопрос выбора препарата, а инженерная задача доставки активного агента к точке-мишени сквозь биологический барьер.
«Ногтевая пластина — это не пассивная структура, а активный фармакокинетический барьер: коэффициент диффузии большинства антимикотиков через кератин в 50–200 раз ниже, чем через кожу» — Шустер С., British Journal of Dermatology, 2002.
Как лазер уничтожает грибок: механизм фототермического воздействия
Лазер разрушает грибковые клетки преимущественно за счёт фототермолиза — избирательного нагрева биологической ткани световой энергией до температуры 55–60 °C, при которой денатурируются ферменты и мембранные белки патогена без критического повреждения окружающего кератина.
Механизм работы можно представить как аналог промышленной закалки: металл нагревают до точки, изменяющей его кристаллическую структуру, а затем быстро охлаждают. В случае с грибком «точка невозврата» наступает при нагреве выше 55 °C — при ней разрушаются митохондриальные мембраны клеток T. rubrum, что необратимо прерывает клеточное дыхание. Кератин ногтевой пластины при этом нагревается значительно меньше, поскольку его хромофоры поглощают излучение в иных диапазонах длин волн.
Ключевую роль играет глубина проникновения: для излучения с длиной волны 1064 нм (Nd:YAG) она составляет 2–4 мм в кератиновой ткани, что достаточно для воздействия на ногтевое ложе и проксимальный матрикс — именно там концентрируется активный мицелий. Для сравнения, CO?-лазер (10 600 нм) поглощается уже в верхних 0,1 мм ткани и работает по принципу абляции, а не фототермолиза.
Подробнее о том, как эта физика реализована в клинической практике, можно узнать на странице https://podologiya.clinic/services/lechenie-onihomikoza-lazerom — клиника Подология описывает протоколы лечения с учётом типа лазера и стадии поражения.
Помимо прямого термического уничтожения, у части лазерных систем зафиксирован дополнительный эффект — фотохимическое повреждение: при определённых режимах импульсной подачи энергии происходит генерация активных форм кислорода (АФК) внутри клетки гриба, что усиливает цитотоксическое действие. Этот механизм особенно характерен для коротких импульсов высокой пиковой мощности и изучается в контексте фотодинамической терапии (ФДТ), где фотосенсибилизатор усиливает выработку АФК.
По данным систематического обзора Gupta et al. (Journal of the American Academy of Dermatology, 2022), лазерное воздействие демонстрирует клиническое улучшение у 63–67% пациентов, однако полное микологическое излечение (отрицательный посев + ПЦР) достигается лишь в 7,2% случаев при монотерапии — что существенно ниже показателей тербинафина.
Почему лазер нагревает грибок, но не обжигает палец?
Это явление объясняется принципом избирательного фотопоглощения: разные биологические молекулы имеют разные коэффициенты поглощения для конкретных длин волн. Меланин кожи, оксигемоглобин крови и хитин клеточной стенки гриба поглощают излучение Nd:YAG 1064 нм по-разному. Параметры импульса (длительность, частота, плотность энергии) рассчитываются так, чтобы время термической релаксации ткани-мишени было короче длительности импульса — это позволяет сконцентрировать нагрев именно в зоне поглощения, не распространяя тепло на соседние структуры.
Чем Nd:YAG, CO? и диодный лазер отличаются друг от друга по принципу действия
Три основных типа лазеров, применяемых при онихомикозе, работают на принципиально разных физических механизмах, что определяет как их эффективность, так и профиль риска для пациента.
Nd:YAG-лазер с длиной волны 1064 нм — наиболее изученный инструмент для лечения онихомикоза: он обеспечивает глубокое проникновение в ткань и воздействует на матрикс и ложе ногтя без разрушения пластины. CO?-лазер (10 600 нм) работает принципиально иначе — он испаряет поверхностные слои ткани (абляция), фактически снимая инфицированный кератин микронными слоями. Диодный лазер (870–980 нм) занимает промежуточную позицию: его глубина проникновения меньше, чем у Nd:YAG, но он компактнее и дешевле в эксплуатации, что влияет на доступность процедуры.
| Параметр | Nd:YAG 1064 нм | CO? 10 600 нм | Диодный 870–980 нм |
|---|---|---|---|
| Механизм действия | Фототермолиз | Фотоабляция (испарение) | Фототермолиз |
| Глубина проникновения | 2–4 мм | 0,05–0,1 мм | 1–2 мм |
| Воздействие на пластину | Пластина сохраняется | Частичное удаление слоёв | Пластина сохраняется |
| Болезненность | Умеренная (ощущение тепла) | Высокая (требует анестезии) | Низкая–умеренная |
| Доказательная база (RCT) | Наибольшая (>15 RCT) | Ограниченная | Умеренная |
| Риск рубцевания | Минимальный | Умеренный | Минимальный |
Выбор типа лазера — это инженерный компромисс между глубиной воздействия, сохранностью ткани и доказательной базой. CO?-лазер даёт быстрое механическое уменьшение грибковой нагрузки, но его абляционный характер означает повреждение ногтевой пластины, болевой синдром и риск вторичного инфицирования раневой поверхности — то есть лечение одной проблемы создаёт условия для возникновения другой. Nd:YAG лишён этих недостатков, но требует нескольких сеансов, поскольку за одну процедуру невозможно достичь летальной температуры во всём объёме инфицированной ткани без риска термического ожога.
- Фотоабляция
- Процесс, при котором лазерное излучение мгновенно испаряет молекулы воды в клетках, разрушая ткань слоями. Характерна для CO?-лазера.
- Фототермолиз
- Избирательный нагрев хромофоров-мишеней световой энергией без механического разрушения окружающих структур. Основа действия Nd:YAG и диодного лазеров.
- Термическое время релаксации
- Время, за которое нагретая ткань отдаёт 50% тепловой энергии в окружающую среду. Именно этот параметр определяет безопасную длительность лазерного импульса.
Кому лазерная терапия подходит, а кому она противопоказана
Лазерная терапия онихомикоза наиболее обоснована в случаях, когда системные антимикотики недоступны из-за противопоказаний или неэффективности: при непереносимости тербинафина, поражении более трёх ногтевых пластин, а также у пациентов с хроническими заболеваниями печени и почек, делающими пероральную терапию рискованной.
По данным систематического обзора и мета-анализа (Yeung et al., PMC, 2019), лазер демонстрирует наилучшее соотношение пользы и риска именно в группах с противопоказаниями к системной терапии — у пожилых пациентов с полипрагмазией, у людей с хроническими гепатопатиями, а также у тех, у кого ранее зафиксированы нежелательные реакции на антимикотики. В этих случаях лазер не является «лучшим» выбором в абсолютном смысле — он является единственным доступным выбором с приемлемым профилем безопасности.
Показания к лазерной терапии формируются по нескольким критериям. Процедура обоснована при дистальном и латеральном подногтевом онихомикозе (DLSO) с индексом тяжести по шкале КИОТОС от 1 до 3, при неэффективности предшествующей топической антимикотической терапии (не менее 3 месяцев), при подтверждённом микологическом диагнозе (микроскопия + посев или ПЦР), а также при аллергии на системные антимикотики.
Противопоказания также строго очерчены. Абсолютными считаются: активные онкологические заболевания с проводимой химиотерапией или лучевой терапией, декомпенсированный сахарный диабет (HbA1c выше 9%), неконтролируемая эпилепсия, острые воспалительные и инфекционные процессы в зоне обработки, а также беременность. Относительные противопоказания — компенсированный диабет, иммуносупрессия, приём фотосенсибилизирующих препаратов и наличие татуировок в зоне лечения.
По данным Cureus (2024), лазерная терапия рассматривается как приоритетный вариант для пациентов с диабетом, пожилых людей с непереносимостью препаратов, а также пациентов с патологией печени и почек — именно потому, что лазер не имеет системной токсичности и лекарственных взаимодействий (PMC11151181, 2024).
| Категория пациента | Статус для лазера | Обоснование |
|---|---|---|
| Гепатопатия / цирроз | ? Предпочтительно | Нет системной нагрузки на печень |
| Полипрагмазия (5+ препаратов) | ? Предпочтительно | Нет лекарственных взаимодействий |
| Аллергия на антимикотики | ? Показано | Не содержит химических агентов |
| Компенсированный диабет (HbA1c ≤7,5%) | ?? С осторожностью | Требует контроля заживления |
| Декомпенсированный диабет (HbA1c >9%) | ? Противопоказано | Риск трофических нарушений |
| Беременность / лактация | ? Противопоказано | Безопасность не установлена в RCT |
| Активная онкология + ХТ | ? Противопоказано | Иммуносупрессия, нарушение заживления |
| Пожилой возраст (65+) | ? Предпочтительно | Меньше рисков, чем у системной терапии |
Особые группы пациентов: диабет, беременность, пожилой возраст и иммуносупрессия
Четыре группы пациентов требуют индивидуальной оценки перед лазерным лечением онихомикоза: пациенты с сахарным диабетом, беременные и кормящие женщины, люди старше 65 лет и лица с иммуносупрессией — для каждой из них соотношение пользы и риска кардинально различается.
Сахарный диабет — наиболее клинически значимый случай. Онихомикоз встречается у 26–35% пациентов с диабетом (данные Российского эндокринологического общества, 2022) и сам по себе является фактором риска диабетической стопы: утолщённая ногтевая пластина создаёт субунгвальное давление, а микроповреждения при уходе за ногтями становятся входными воротами для бактериальной инфекции. При компенсированном диабете (HbA1c ≤7,5%) лазерная терапия возможна и, по данным протокола двойного слепого RCT (Vlahovic et al., PMC, 2015), рассматривается как более безопасная альтернатива системным антимикотикам ввиду нефротоксичности последних при диабетической нефропатии. При декомпенсированном диабете с периферической ангиопатией процедура противопоказана: нарушение микроциркуляции делает прогноз заживления непредсказуемым.
Беременность и лактация — абсолютное противопоказание для большинства клиник, обоснованное не доказанным вредом, а отсутствием рандомизированных данных о безопасности. Системные антимикотики (тербинафин, итраконазол) в этот период также противопоказаны. Реальная альтернатива для беременных — механическая обработка ногтей и топические препараты с ограниченной доказательной базой, либо отсрочка лечения до завершения кормления грудью. Это редкий случай, когда цена бездействия (сохранение грибковой инфекции) ниже цены вмешательства.
Пожилой возраст (65+) парадоксально является не противопоказанием, а одним из главных показаний для лазерной терапии. У этой группы онихомикоз встречается в 30–48% случаев (European Journal of Dermatology, 2014), а системная терапия ограничена из-за полипрагмазии, сниженной функции печени и почек. Лазер лишён этих ограничений. Единственный нюанс — более медленный рост ногтя (0,9–1,2 мм/месяц против 1,5–2 мм у молодых), что увеличивает время до видимого результата с 9 до 12–14 месяцев.
Иммуносупрессия (после трансплантации органов, на фоне ВИЧ, при приёме кортикостероидов >3 месяцев) создаёт двойную проблему: системные антимикотики вступают в взаимодействие с иммуносупрессантами (особенно итраконазол с такролимусом и циклоспорином, что повышает токсичность последних), а сам онихомикоз протекает тяжелее из-за сниженного иммунного ответа. В клинике Подология в таких случаях применяют комбинированный подход: лазерное лечение в сочетании с местными антимикотиками, что позволяет снизить системную нагрузку при сохранении терапевтического эффекта.
Как сахарный диабет влияет на эффективность лазерного лечения онихомикоза?
При диабете нарушается микроциркуляция в тканях стопы, что снижает скорость обновления ногтевой пластины и иммунный ответ на остаточную грибковую нагрузку после лазерного воздействия. Это означает, что даже при достижении фунгицидного эффекта (уничтожения жизнеспособного мицелия) клиническое выздоровление — отрастание здорового ногтя — происходит медленнее на 2–3 месяца по сравнению с пациентами без диабета. Дополнительно у пациентов с нейропатией снижена болевая чувствительность, что затрудняет обратную связь во время процедуры — специалист не может ориентироваться на болевые ощущения пациента как маркер безопасной дозы энергии, что требует более строгого аппаратного контроля температуры.
Как правильно подготовиться к сеансу лазерного лечения
Подготовка к лазерному лечению онихомикоза занимает 3–7 дней и включает несколько обязательных шагов: подтверждение диагноза лабораторным методом, отмену топических препаратов, механическую обработку ногтей и исключение фотосенсибилизирующих факторов.
Первый и принципиальный шаг — лабораторное подтверждение диагноза до начала терапии. Клиническая картина онихомикоза (пожелтение, утолщение, крошение пластины) совпадает с симптоматикой псориаза ногтей, онихогрифоза и травматической дистрофии ногтей. По данным мета-анализа Gupta et al. (JAAD, 2014), клинический диагноз без лабораторного подтверждения ошибочен в 50–60% случаев. Лазерное воздействие на псориатически изменённый ноготь не только бесполезно, но и может спровоцировать феномен Кёбнера — появление новых псориатических очагов в зоне травмы. Минимальный стандарт — микроскопия соскоба с КОН-тестом; оптимальный — ПЦР-диагностика с видовой идентификацией возбудителя.
Непосредственная подготовка к сеансу включает несколько последовательных действий. За 2 недели до процедуры необходимо прекратить использование лаков и топических антимикотиков — они создают плёнку, рассеивающую или поглощающую лазерное излучение, снижая его глубину проникновения. За 2 недели также следует исключить загар: ультрафиолет повышает концентрацию меланина в коже, изменяя её хромофорный профиль и повышая риск термического ожога. Непосредственно в день процедуры ногти должны быть чистыми, сухими, без следов косметических средств, масел и кремов.
- Получить направление на микроскопию соскоба или ПЦР-тест для подтверждения диагноза
- За 14 дней до сеанса — отменить топические антимикотические лаки и кремы
- За 14 дней — исключить пребывание на солнце и посещение солярия в зоне обработки
- За 7 дней — сообщить врачу обо всех принимаемых препаратах (особенно тетрациклинах, хинолонах, амиодароне — фотосенсибилизаторах)
- Накануне — сделать аппаратный педикюр или механически истончить утолщённые пластины (снижает оптический барьер для лазера)
- В день процедуры — вымыть стопы, не наносить кремы и масла, снять лак, прийти в просторной обуви
Механическое истончение ногтевой пластины перед лазерным воздействием снижает оптический барьер и повышает эффективность прогрева подногтевых тканей: по данным исследования Noguchi et al. (Mycoses, 2013), предварительное снижение толщины пластины на 30–40% увеличивает температуру в зоне ногтевого ложа при одинаковых параметрах лазера на 4–6 °C — что критично для достижения летального для грибка порога в 55 °C.
Анализ цены ошибки: пренебрежение подготовительным этапом — одна из главных причин неудач лазерной терапии. Ноготь с остатками лака отражает до 15–20% лазерной энергии, а не истончённая гиперкератотическая пластина (более 2 мм) поглощает большую часть излучения в верхних слоях, не позволяя достичь ложа ногтя. Результат — процедура проводится в полном соответствии с протоколом, но энергия расходуется не там, где нужно.
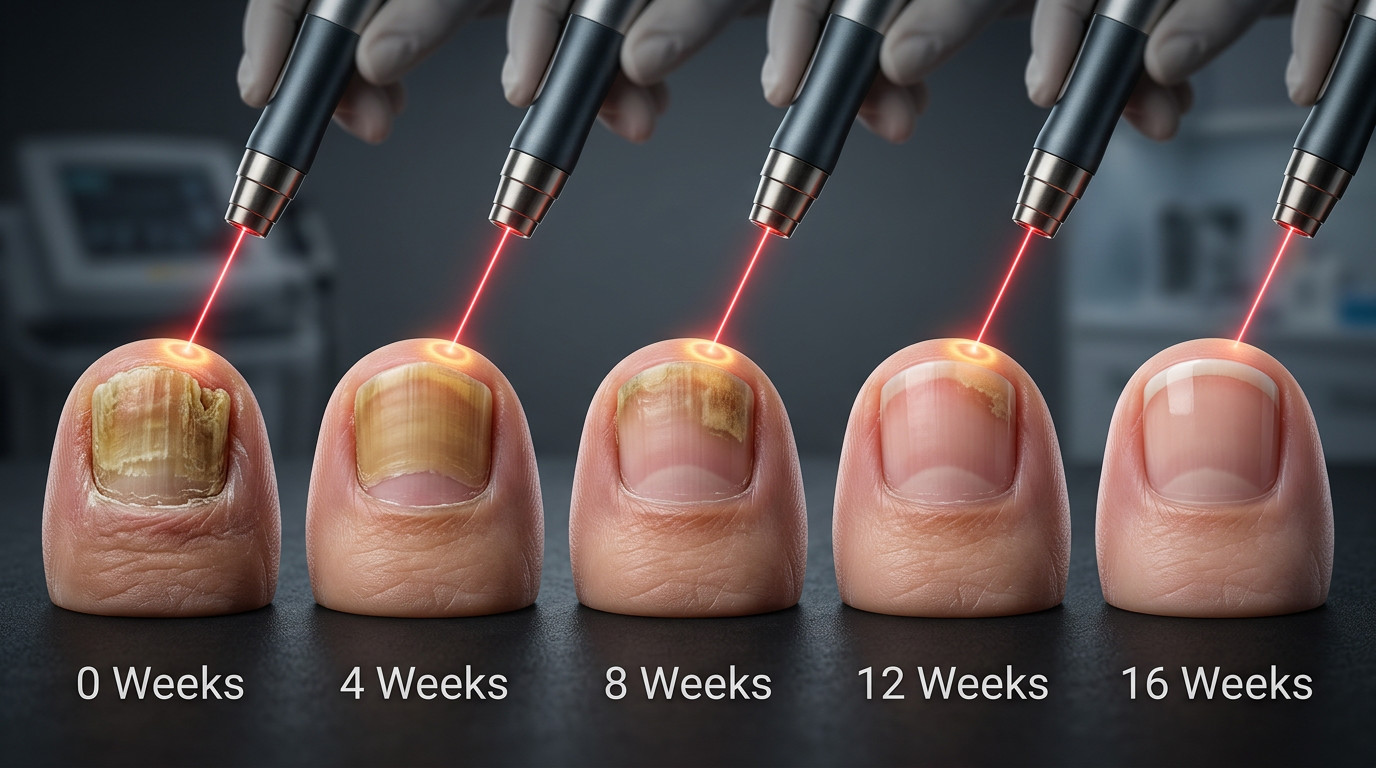
Сколько процедур нужно и почему одного сеанса недостаточно
Для лечения онихомикоза лазером требуется в среднем 3–6 сеансов с интервалом 4–6 недель: единственная процедура физически неспособна уничтожить весь жизнеспособный мицелий в объёмной трёхмерной структуре ногтя за один проход.
Чтобы понять, почему одного сеанса недостаточно, удобна аналогия с обработкой крупной детали токарным станком: за один проход резца снимается определённый слой материала, но для достижения нужной геометрии требуются множество проходов. Грибковый мицелий не расположен равномерно — он образует трёхмерные колонии в ногтевом ложе, под пластиной и в боковых бороздах. Лазерный импульс нагревает ткань в зоне воздействия до летальных для гриба 55–60 °C, однако на периферии очага температура остаётся субтерапевтической: жизнеспособные гифы в этой зоне выживают и становятся источником нового роста инфекции.
По данным исследования (PMC, 2018), средний курс у пациентов, получавших монотерапию лазером, составил 5,4 сеанса, у пациентов с комбинированным лечением (лазер + топический антимикотик) — 4,8 сеанса. При этом клиническое улучшение в группе монотерапии зафиксировано у 56% пациентов, а в комбинированной группе — у 69%, что указывает на синергию физического и химического подходов. Примечательно, что клиническое излечение при монотерапии лазером достигалось у 26% после шести сеансов, тогда как при комбинации с топическими средствами — у 21%, но за меньшее число процедур (4,3 против 6).
Интервал между сеансами — не меньше 4 недель — обоснован биологически: это время нужно для того, чтобы ногтевая пластина частично отросла и обновилась в зоне воздействия, а повреждённые тепловым стрессом, но не убитые клетки гриба деградировали. Сокращение интервала не ускоряет лечение, а увеличивает риск термического повреждения ногтевого ложа при повторном воздействии на ещё не восстановившуюся ткань.
Исследование YAG-лазера при онихомикозе (PMC, 2025) показало: значимое снижение индекса тяжести OSI наблюдалось до 19-й недели, после чего динамика стабилизировалась. Авторы отметили, что два цикла (8+4 сеанса) дают более высокий показатель микологического излечения, чем один цикл из 8 сеансов — это указывает на то, что пауза между циклами сама по себе терапевтически значима.
Как оценить, что лечение идёт в правильном направлении после 3 сеансов?
Ориентир — не субъективное ощущение, а визуальный маркер: линия здорового ногтя (чёткая розовая полоска у проксимального края пластины) должна начать продвигаться дистально со скоростью 1–1,5 мм в месяц. Если через 3 месяца после начала лечения здоровый рост ногтя не фиксируется, это сигнал для пересмотра протокола: либо смены типа лазера, либо добавления системного антимикотика, либо повторной диагностики для исключения нефунгальной патологии. В протоколах клиники Подология контрольная оценка с фотофиксацией проводится после каждого третьего сеанса — это позволяет принять решение о продолжении или коррекции терапии на основе измеримых данных, а не субъективной оценки.
Какие результаты реально ожидать: данные клинических исследований
Реалистичный ожидаемый результат лазерной терапии онихомикоза — клиническое улучшение у 56–67% пациентов и полное микологическое излечение у 7–33% при монотерапии; при комбинации с топическими антимикотиками показатели улучшения повышаются до 69–84%.
Разброс данных в исследованиях объясняется тремя переменными: тип используемого лазера, стадия онихомикоза по шкале КИОТОС на момент начала лечения и число проведённых сеансов. Систематический обзор и мета-анализ Yeung et al. (PMC, 2019), охвативший 24 исследования, установил общую клиническую эффективность лазерной терапии на уровне 63%, тогда как показатель полного микологического излечения (отрицательный результат посева) составил лишь 7,2% при монотерапии. Это принципиальное расхождение — «выглядит лучше» и «грибок уничтожен» — объясняет, почему пациенты нередко расценивают результат как неудачу, хотя с клинической точки зрения он вполне удовлетворителен.
Принципиально важно разграничить три типа результатов, которые используются в исследованиях по-разному и которые пациенты часто путают между собой.
- Клиническое улучшение
- Видимое уменьшение площади поражения, снижение толщины и дистрофии пластины по данным фотофиксации. Не означает отсутствия живого грибка.
- Микологическое излечение
- Отрицательный результат микроскопии + посева или ПЦР после окончания курса. Единственный объективный критерий уничтожения возбудителя.
- Полное клиническое выздоровление
- Отрастание полностью здоровой ногтевой пластины без признаков дистрофии. Занимает 9–18 месяцев даже при успешном микологическом излечении — по времени роста ногтя, а не по скорости лечения.
Временны?е рамки — отдельный источник несоответствия ожиданий реальности. Ноготь большого пальца стопы растёт со скоростью 1,5–2 мм в месяц, а его полная длина составляет 14–17 мм. Это означает, что даже при абсолютно успешном уничтожении грибка после первых двух-трёх сеансов, полностью здоровый ноготь отрастёт не раньше чем через 9–12 месяцев. Ожидание видимого результата «через месяц» — главное и наиболее распространённое заблуждение среди пациентов, приступающих к лазерному лечению.
Исследование Aerolase (2022) с двухсессионным протоколом показало, что 92,7% пациентов дали отрицательный результат по ПЦР, КОН-тесту и культуральному посеву через 3 месяца после второго сеанса. Однако в этом исследовании выборка составляла пациентов с лёгкой и средней степенью поражения (КИОТОС 1–2), что существенно ограничивает экстраполяцию данных на тяжёлые формы онихомикоза.
Лазер против тербинафина и итраконазола: честное сравнение эффективности и побочных эффектов
По совокупности данных рандомизированных исследований, системные антимикотики превосходят лазерную монотерапию по показателям микологического излечения, однако лазер выигрывает по профилю безопасности и отсутствию системных нежелательных эффектов — это принципиально разные категории ценности для разных групп пациентов.
Тербинафин в непрерывном курсе (250 мг/сут, 12–16 недель) даёт микологическое излечение у 77–88% пациентов с онихомикозом стоп (JAMA Dermatology, 2002; BMJ, 2007). Итраконазол в пульс-режиме (400 мг/сут, 1 неделя в месяц, 3 цикла) уступает тербинафину: микологическое излечение достигается у 42–63% пациентов при более высокой частоте рецидивов в долгосрочной перспективе. По данным 72-недельного проспективного исследования (JAMA Dermatology, 2002), рецидив в течение 3 лет при применении тербинафина составил 23%, при итраконазоле — 53%. Лазерная монотерапия при сравнении с обоими препаратами проигрывает по проценту микологического излечения, но этот показатель улучшается до сопоставимых значений при комбинации с топическим тербинафином: по данным RCT (IJDVL, 2023), эффективность CO?-лазера + 1% тербинафиновый крем составила 84,7% по индексу снижения OSI — статистически неотличимо от монотерапии итраконазолом (p=0,157).
| Параметр | Тербинафин (системный) | Итраконазол (пульс) | Лазер (моно) | Лазер + топик |
|---|---|---|---|---|
| Микологическое излечение | 77–88% | 42–63% | 7–33% | до 84,7% |
| Клиническое улучшение | 76% | 59% | 56–67% | 69–85% |
| Рецидив за 3 года | 23% | 53% | нет данных долгосрочных RCT | нет данных |
| Гепатотоксичность | 0,01–0,1% (редко) | редко | отсутствует | отсутствует |
| Лекарственные взаимодействия | умеренные | значимые (CYP3A4) | отсутствуют | минимальные |
| Контроль печёночных ферментов | требуется | требуется | не требуется | не требуется |
| Длительность курса | 12–16 недель | 3 месяца | 3–6 сеансов (3–6 мес.) | 3–5 сеансов |
Итраконазол является ингибитором CYP3A4 — фермента, метаболизирующего более 50% всех лекарственных препаратов, включая статины, антикоагулянты, иммуносупрессанты и противоаритмические средства. У пожилых пациентов с сердечно-сосудистой патологией или после трансплантации органов назначение итраконазола требует пересмотра всей схемы медикаментозной терапии — что нередко делает его применение практически невозможным. В этом контексте лазер не «альтернатива с меньшей эффективностью», а единственный реалистичный вариант, не требующий системной фармакологической перестройки.
Почему часть дерматологов сомневается в лазере и что на это отвечает доказательная медицина
Скептицизм части дерматологов в отношении лазерной терапии онихомикоза обоснован методологически: большинство существующих исследований имеют малые выборки, отсутствие контрольных групп и непоследовательные конечные точки — это ограничивает возможность делать безусловные выводы об эффективности метода.
Ключевые претензии к доказательной базе лазерной терапии систематизированы в критическом обзоре (JDV, 2017) и обзоре PMC (2015). Проблемы носят структурный характер и сводятся к нескольким взаимосвязанным дефектам исследований.
- Отсутствие плацебо-контроля: большинство ранних исследований не имели группы sham-лазера (имитация процедуры без реального воздействия), что делает невозможным разграничить эффект лазера и эффект механического дебридмента ногтя перед процедурой
- Гетерогенность конечных точек: часть авторов оценивала «клиническое улучшение» субъективно, другие использовали культуральный посев с чувствительностью 50–60%, что само по себе создаёт до 40–50% ложноотрицательных результатов
- Малые выборки: медианный размер выборки в RCT по лазеру — 38 пациентов, тогда как для тербинафина в ключевых исследованиях он превышал 200 участников
- Отсутствие долгосрочного наблюдения: большинство исследований фиксировали результаты через 3–6 месяцев, не учитывая, что полный рост здорового ногтя занимает 9–18 месяцев
Наиболее жёсткий аргумент скептиков — данные рандомизированного двойного слепого исследования с группой sham-лазера: ни один пациент в лазерной группе не достиг первичной конечной точки против 2 (7,7%) в контрольной группе, а микологическое излечение в лазерной группе (24%) уступало плацебо (42%, p=0,17) (Anthem Medical Policy, данные Landsman, 2012). Это исследование — наиболее часто цитируемый аргумент противников лазерной терапии.
«Регуляторное одобрение FDA для лазерных устройств при онихомикозе получено не по показанию "фунгицидная терапия", а по показанию "временное косметическое улучшение ногтя" — на основании принципа существенной эквивалентности технических характеристик, а не доказанной клинической эффективности» — PMC, 2015 (Laser Therapy for Onychomycosis: Fact or Fiction?).
Вместе с тем доказательная медицина не отвергает лазер полностью — она уточняет его место. Систематический обзор и мета-анализ Meretsky et al. (Cureus/PMC, 2024) показал, что при корректном сравнении с тербинафином лазерная терапия демонстрирует сопоставимую эффективность при значительно меньшем числе нежелательных эффектов. Cochrane-обзор (2025) по местным и аппаратным методам лечения грибковых инфекций ногтей также не отнёс лазер к «неэффективным методам» — скорее квалифицировал имеющиеся данные как «недостаточно убедительные для рекомендации в качестве терапии первой линии».
Критическое различие, которое нередко теряется в дискуссии: FDA-одобрение «для косметического улучшения» и «клиническая бесполезность» — не синонимы. Первое означает, что производитель устройства не проводил испытаний по более высоким стандартам, а не то, что метод не работает. Аналогия: аспирин десятилетиями применялся как жаропонижающее без понимания его антитромботического механизма — отсутствие механистического обоснования не делало его неэффективным.
Как клиники с доказательным подходом решают проблему неоднозначности данных по лазеру?
Практика, применяемая в клиниках с доказательным подходом, — например, в клинике Подология — состоит в том, чтобы не предлагать лазер как монотерапию пациентам без противопоказаний к системным антимикотикам. Вместо этого лазер включается в комбинированный протокол: фотохимическое воздействие снижает общую грибковую нагрузку, а топический или системный антимикотик закрепляет результат на биохимическом уровне. Именно комбинированные схемы демонстрируют наиболее стабильные результаты в сравнительных RCT — до 84,7% клинического ответа по индексу OSI (IJDVL, 2023) — и именно на них опирается современная позиция Российского общества дерматовенерологов при назначении лазера пациентам с онихомикозом.
| Аргумент скептиков | Ответ доказательной медицины | Источник |
|---|---|---|
| FDA одобрило только «косметическое улучшение», не фунгицидное действие | Одобрение отражает стратегию производителей, а не отсутствие эффекта; ряд RCT подтвердил микологическое излечение | PMC, 2015; Cureus, 2024 |
| В одном RCT с sham-контролем лазер проиграл плацебо | Исследование охватывало 13 пациентов; статистическая мощность недостаточна для выводов | Landsman, 2012 |
| Нет долгосрочных данных о рецидивах | Признаётся как реальный пробел; текущие исследования включают 24-месячное наблюдение | Meretsky et al., 2024 |
| Системные антимикотики эффективнее | Верно для монотерапии, но не для комбинации лазер + топик у пациентов с противопоказаниями к системной терапии | IJDVL, 2023; PMC, 2019 |
Лазерная терапия онихомикоза занимает чёткую нишу в терапевтической иерархии: она не вытесняет тербинафин как эталон эффективности (77–88% микологического излечения), но закрывает клинический сценарий, в котором системные антимикотики либо противопоказаны, либо создают неприемлемые лекарственные взаимодействия — прежде всего у пациентов с гепатопатией, полипрагмазией и декомпенсированной сердечно-сосудистой патологией. Монотерапия лазером при лёгкой и средней стадии поражения (КИОТОС 1–2) даёт клиническое улучшение у 56–67% пациентов, а в комбинации с топическим антимикотиком этот показатель вырастает до 84,7% — статистически неотличимых от итраконазола при значительно меньшем профиле системных рисков. Пациентам без противопоказаний к системной терапии, которые сравнивают лазер и тербинафин исключительно по стоимости курса, данные указывают в сторону тербинафина: меньше сеансов, выше процент излечения, более изученная долгосрочная эффективность. Для остальных групп — пожилых, пациентов с диабетом в стадии компенсации, лиц с непереносимостью антимикотиков — лазер остаётся единственным методом с управляемым профилем безопасности и без системной нагрузки на организм, при условии подтверждённого лабораторного диагноза, правильной подготовки и реалистичных ожиданий по срокам: видимый результат — не раньше 9–12 месяцев после начала лечения.
Если вы рассматриваете лазерное лечение онихомикоза, первый шаг — очная консультация подолога с микологической диагностикой: только она позволит определить стадию поражения, исключить нефунгальную патологию и выбрать между монотерапией и комбинированным протоколом. Имеются противопоказания. Необходима консультация специалиста.
Об авторе: Зайцев Александр Максимович — специалист с квалификацией подолога, детского ортопеда и детского подолога. Профессионально занимается диагностикой и лечением ортопедических и подологических проблем у детей, включая коррекцию плоскостопия, деформаций стоп и профилактику заболеваний опорно-двигательного аппарата. Применяет комплексный подход к сохранению здоровья стоп с раннего возраста.